医生解读:看懂基因检测报告的四个要点!
先问问大家,还记不记得刚确诊后拿到基因检测报告时的自己是怎样的表情?是不是头上不知道出现了多少个问号?
如何看懂基因检测报告?主要有以下五点:
什么是肿瘤基因检测
要不要做基因检测?
拿什么做基因检测?
用什么方法做基因检测?
基因检测报告怎么判读?(四个要点)
01
什么是肿瘤基因检测?
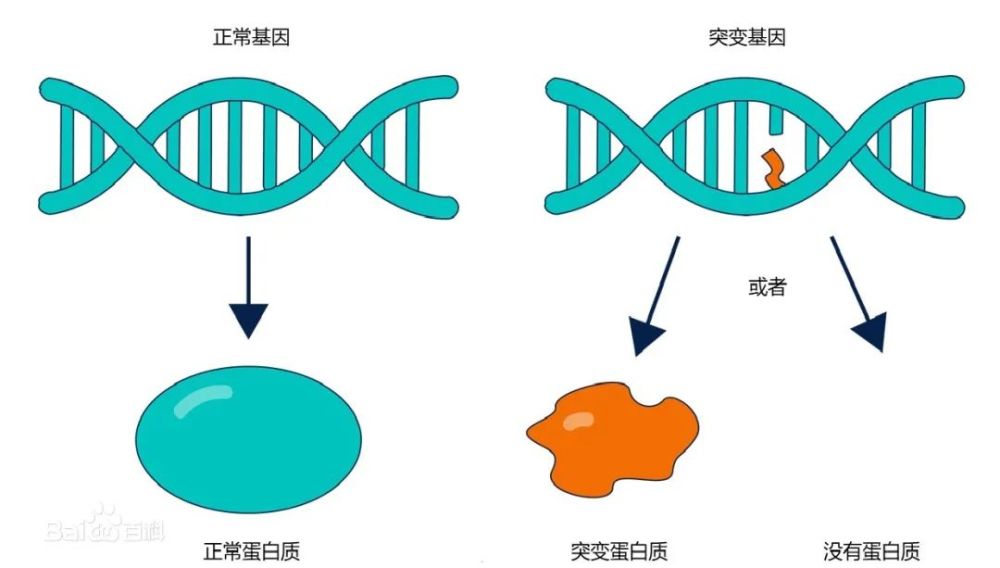
肿瘤与基因突变有着干丝万缕的联系。肿瘤细胞中的基因变异,也决定了癌细胞的生长与分裂。这时候就可以针对肿瘤细胞的基因序列进行测序,从而确定到底发生了哪些突变,而这个过程就叫做基因检测。

02
要不要做基因检测?
从医生的角度,我想说是的;但是从患者的角度,我想说不一定。
医生一方面需要基因检测数据为临床治疗提供指引,另一方面从研究和数据积累的角度也需要积累足够多的患者数据,以便日后更好地服务于患者。
但是从患者本身临床治疗出发,并不是每一个患者都需要进行基因检测。比如,对于肠癌根治性切除术后地患者,可以通过手术根除解决问题,后续不需要接触到内科治疗。那这种时候对患者进行基因检测就不太会对临床治疗产生指引,所以这种情况,就不需要进行基因检测;又比如,对于治疗中不大用得到靶向治疗得患者也是不需要进行基因检测的。
但是否需要进行基因检测与患者本身的疾病状态以及在某一癌种中基因检测能为患者带来的临床获益是相关的。例如对于晚期肺腺癌患者就推荐做基因检测,寻找肿缩的治疗靶点,因为这类患者治疗时首先会考虑能否使用靶向药治疗;还例如在治疗后线,其他药物治疗耐药的情况下,可以考虑进行基因检测,寻找其他潜在的治疗机会。
要不要做,考虑以下四点:
看什么类型的肿瘤:肺癌?其他肿瘤?
看什么性质的治疗:辅助治疗?晚期治疗?
看什么阶段的治疗:一线治疗?后线治疗?
特殊情况下也需要考虑:遗传致病基因检测
综上,要不要做基因检测要结合患者情况,包括肿瘤类型、治疗性质、治疗阶段等方面综合考量。除这些方面外,还有一种特殊情况,对于部分有可能存在遗传的肿瘤,对于这部分患者和即使没患者家属都是建议需要做基因检测来判断是否携带遗传基因。如果携带,那在未来日常生活中就需要尤为重视肿瘤的预防工作,筛查方面也要更加积极。
接下来重点给大家介绍一下这类“遗传性肿瘤”。
肿瘤有两种发生情况,一种是由于后天因素导致的,一种是由于先天遗传因素导致的,这种先天遗传因素导致的肿瘤就叫做遗传性种瘤。比如一个家族中,连续几代人都有出现癌症,就很可能是家族遗传性肿瘤。
遗传性肿瘤基因检测是什么?
肿瘤是一种「基因病」,所有肿瘤发生都跟基因发生异常改变相关,而遗传性肿瘤便是由于患者先天就携带有异常/缺陷基因而导致的。这些发生缺陷后会导致遗传性肿瘤发生的基因,叫做肿瘤易感基因。
遗传性肿瘤基因检测可以了解受试者是否携带有遗传性肿瘤易感基因的异常突变,从而了解自身基因是否正常,罹患某些遗传性肿瘤的风险有多大等信息。遗传性肿瘤基因检测可以在身体还没有发生肿瘤的情况下,找到威胁健康的隐患,提前预警,从而更针对性地改善自己的生活环境、生活习惯、加强预防与监测,保障未来的健康生活。
什么人适合做遗传性肿瘤基因检测?
有肿瘤家族史的人,需要尽早做遗传性肿瘤基因检测,了解自身患病风险,及早做针对性预防;
已发生常见肿瘤如乳腺癌、结直肠癌的患者,甄别是否为遗传性肿瘤,提供针对性治疗,同时为亲属提供重要提示信息,遗传性肿瘤患者有一半的几率会将缺陷基因遗传给自己的子女;
遗传性肿瘤并非仅仅是有家族史才有风险,即使没有家族史,如果生殖细胞发生了突变,后代同样可能患遗传性肿瘤,因此遗传性肿瘤基因检测同样适合于关注健康的人群。
03
拿什么做基因检测?
基因检测的本质是测定肿瘤基因的变化,换而言之,只要富含肿瘤相关基因的样本都可以拿来做基因检测的样本。当然,刚才提到的遗传性肿瘤的测定就不需要肿瘤DNA,对于正常人可以使用正常体细胞所携带的基因(血液、唾液、上皮等)。那么在临床上什么样的样本是富含肿瘤基因的样本呢?
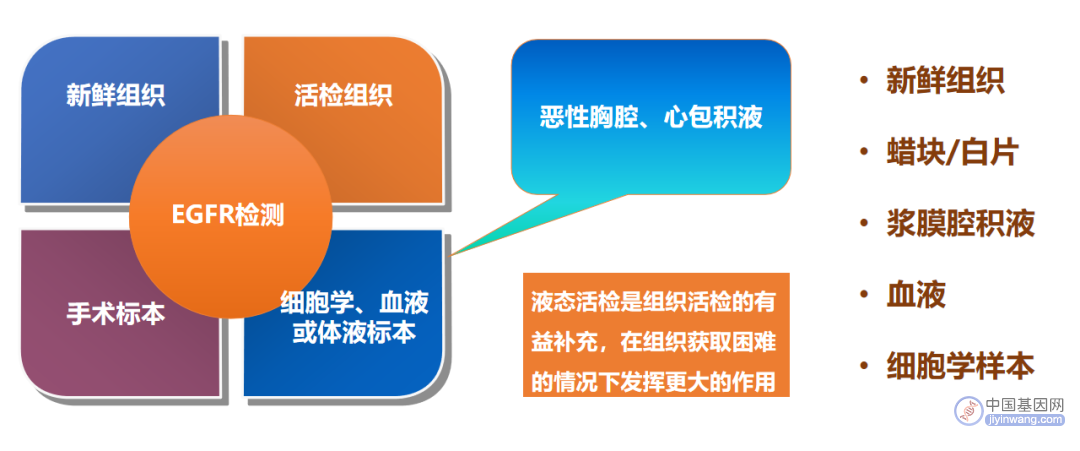
这张图是医生在给学生上课或者是给初学肿瘤的医生讲课时经常会用到的,富含肿瘤基因的样本可以是新鲜穿刺的组织、也可以是手术的样本、也可以是石蜡固定的样本,也可以是一些血液或者体液样本,只要他存在着,或者说富含一定比例的肿瘤DNA,就可以作为肿瘤基因检测的合格样本。
这里再提一点,医生在给学生上课时会非常注意强调体液样本的重要性,因为在既往或基因检测刚开始的时候,其实对这部分的样本如何进行合理使用存在一定争议,或者说认识不足。那么现在随着基因检测技术的不断进步,检测的深度和精确度都有很大程度提高,现如今对于一些肿瘤DNA的含量、相对组织较少的液体样本(如胸水、腹水、血液等),也都可以进行准确定性检测。而且临床实践发现,其实这种基因检测和组织的基因检测是互补的,每种样本都有它的优势和劣势,两者互补也可以使临床上增添更多的选择。
除此之外,经常会有患者临床中会问到一个问题:基因检测时,是否需要做白细胞对照,送检白细胞对照的目的是什么?
其实使用血液做白细胞对照就相当于基因检测做一个本体的对照,把原本存在于身体的一些突变筛选出来,避免在检测结果判读的时候后身体原本的问题影响。
04
用什么方法做基因检测?

这张图经常用到,其实在临床上去测定一个基因是否发生异常。除了使用二代测序的方法之外,还有一些其他手段,如:
①免疫组化
这是诊断肿瘤最基础、最古老也是最便宜的方法,可能做一个免疫组化的指标,只要几十块钱就够了,虽然简单便宜,但在基因检测中仍然发挥着非常重要的作用,目前免疫组化仍然是我们临床上经常会采用的一种方法。当然,这里必须要强调的是使用免疫组化来进行的基因异常的判读,它并不是直接针对基因去做的,而是针对基因突变之后所编码出来的蛋白来进行检测的。这个检测在临床上最常用的两个蛋白,一个是her2,另外一个就是肺癌患者中常见的ALK蛋白,一旦存在着her2和ALK免疫组化阳性达到了判定的值,就可以在临床上给患者选择相应的靶向治疗。
②FISH/CISH
在二代测序方法还没有出来的时候,FISH/CISH这种免疫荧光的方法是临床上一种比较高大上的检验方法。它需要使用探针来进行一些比较复杂的判读。经过FISH检测,也可以判定部分基因的异常(ALK/ROSE1融合、HER2的扩增)。
③一代、二代测序
一代测序比前两种方法更新,这种方法的优点是可以明确的知道基因所发生的直接变化,比前面两种方式更加直接、直观,但是它的缺点也比较明显,它每次测定只是局限于单基因测定,成本相应的也会高一些。
二代测序是最近几年临床肿瘤学进展中检测技术中进步最快、应用最为广泛的一种,这个技术的出现既突破了前面三种方法一次只能检测一种基因变化的瓶颈,又能够把之前的测序成本较高的问题进行克服,为临床医生提供了越来越多信息的同时也为患者提供了更多的治疗机会。
05
基因检测报告怎么判读?
其实这个问题,临床医生也很难能解释得很清楚。在这里,给大家判读基因检测结果的四个要点:
1.合适的样本、合理的时机、合格的质控才会有可信的报告
合适的样本一定要包含足够的肿瘤DNA,无论是提取的新鲜组织、石蜡样本还是血液、胸水,在进行检测之前,一定要判断其中的肿瘤组织成分或肿瘤相关DNA的成分多少,这也是临床医生在解析基因检测报告的时候非常关注的一点。
还要注意有没有做质量控制,质量控制里面有没有提到肿瘤细胞的含量,有没有提到液体活检样本其中的肿瘤相关DNA的含量,这也是非常非常关键的一点。
时机也非常重要,比如十年前手术切掉的肿瘤,拿到十年后去做基因检测,在临床上实际就不可用,简单地说准确性不高,除此之外,用十年前的结果来指导目前的治疗是很不可靠的。
所以只有合适的样本、合理的时机、合格的质控才会有可信的报告。
2.靶向治疗、免疫治疗和遗传风险是基因检测报告的核心
关于基因检测,我们需要通过一份基因检测的结果知道靶向治疗、免疫治疗以及遗传风险。以肺癌患者举例,在中国患者有50%以上的存在着驱动基因的突变,在对晚期肺癌患者进行检测的时候,首先需要关注的有没有可治疗的靶点,有没有靶向治疗的机会;
我们还要关注基因突变和免疫治疗的关系,虽然免疫治疗很新还存在一定不确定性,毋庸置疑的是,基因检测能够为患者是否使用免疫治疗带来一定指引;
最后大家应该都知道,明确的基因突变和遗传之间存在公认联系,有很多的基因异常可能预示着患者会存在比较高的患病风险,那么相应地,这部分人也要更积极地筛查和预防。
3.具体判读需要结合原发肿瘤、既往治疗等具体情况
这一点相信不用过多解释,对于一个基因检测的报告进行合理的判断,一定要结合患者的情况进行检测,报告不是千人一读,可能每两个人的检测报告一模一样,但这两个人的用药可能是完全不同的。
4.部分情况下需要医学、生物、生信、药学等多团队共同解读
这是目前临床实践中经常去开展但仍然是非常困难的一个方面。很多情况下想要合理解读一份基因检测报告或想让基因检测报告转化成为对患者一个最佳的治疗方案,其实是非常难的一件事。而这件事很可能不光需要患者的临床医生,可能还需要病理科医生、药学科医生一起来想办法,除此之外我们还需要非医学专业的,比如说生物学、生物信息学、遗传学等等的专家一起来进行解读。
声明:本站所有文章资源内容,如无特殊说明或标注,均为采集网络资源。如若本站内容侵犯了原著者的合法权益,可联系本站删除。