基因检测,为什么那么重要?助力精准医学治疗癌症疾病!
随着老龄化的到来,肿瘤疾病发病率不断上升。
近几年医学的发展突飞猛进,肿瘤的治疗模式发生了根本性的改变。
现代医学发展到了一个精准医学的时代。

复旦大学附属肿瘤医院闵行分院
肿瘤内科 副主任医师:江联萍
01
什么是精准医学?
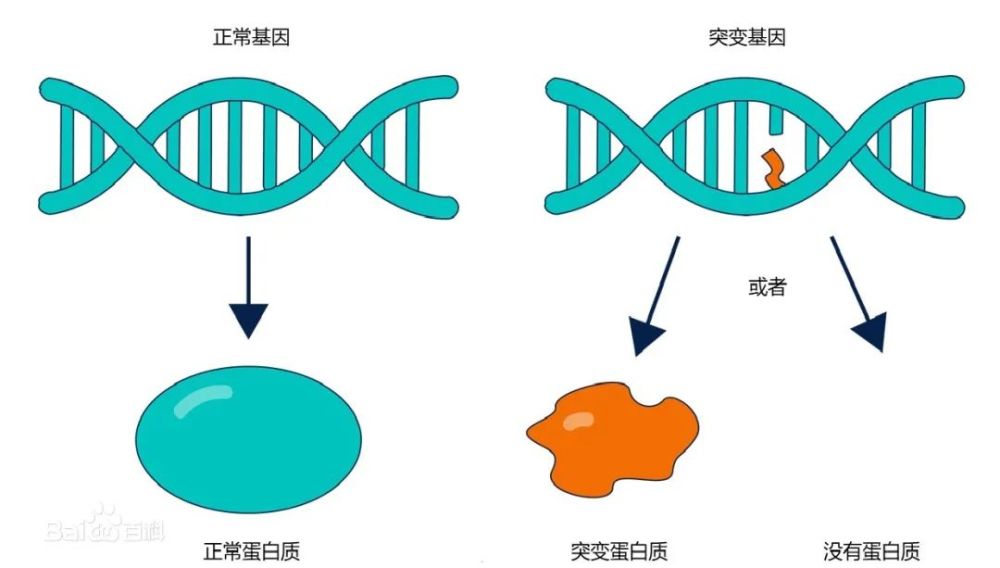
精准医学(precision medicine),是一种将个人基因、环境与生活习惯差异考虑在内的疾病预防与处置的新兴方法。以个体化医疗为基础,随着基因组测序技术快速进步以及生物信息与大数据科学交叉应用而发展起来的新型医学概念和治疗模式。
它的本质是通过基因组、蛋白质组等医学前沿技术,对于大样本人群与特定疾病类型进行生物标记物的分析和鉴定、验证与应用,从而精准找到疾病的原因并进行治疗的方法,是一种个性化治疗方法。它的实质包括精准诊断和精准治疗两个方面。包括肿瘤在内的很多疾病都已经进入到了精准治疗的时代,而肺癌在精准医学方面是走在比较前列的一个疾病。

02
精准医学给患者治疗带来怎样的进展?
在过去没有精准检测的时代,仅仅是根据显微镜下看到的肿瘤细胞形态来做出病理诊断,并由此来开展治疗。拿最常见的晚期非小细胞肺癌来说,如果显微镜下病理就只能知道是非小细胞肺癌,治疗也就只能选用一般的化疗药物来治疗,中位生存时间只有8个月;
如果加上免疫组化技术就能分出鳞癌和非鳞癌,那么非鳞癌患者就可以选择含有培美曲塞这个药物的化疗方案,他们的中位生存时间就可以延长到11.8个月;
如果把其中的女性,不吸烟的腺癌患者筛选出来,给与吉非替尼靶向治疗的话,他们的中位生存时间可以延长到17.4个月;
如果再给患者做基因检测,找出有EGFR基因突变的患者,给他们使用吉非替尼靶向药物治疗,中位生存时间可以再延长,到27.7个月。
这部分病人对吉非替尼产生耐药以后,如果再次进行基因检测,发现有T790M突变,就有机会再次选择第三代的靶向药物来进行治疗,他们的生存时间又可以得到明显延长,或者是能够发现其他新的突变基因导致的耐药的话,就可能会有其他相关的靶向药物来进行治疗,患者的生命有望再次延长。即使不再有新的靶向药物可用,还有传统的化疗、放疗可以选择。

03
肺癌在临床上有哪些基因突变是有靶向药物可选择的?
我国非小细胞肺癌患者中,最常见的基因突变类型是EGFR基因突变,占到50%左右。其次是ALK基因突变,占到5%左右,还有ROS-1基因突变、C-MET基因突变、RET基因突变、BRAF基因、K-ras基因、Her-2基因突变等,这些基因突变目前都已经有药物上市。像EGFR基因突变、ALK基因突变,都已经有一代、二代、三代甚至四代药物出现,治疗已经相当成熟。而且针对基因突变的靶向药物大部分是口服药,使用简便。
对于没有基因突变的患者,虽然失去了基因靶向这样一个高效低毒的治疗手段,在过去的一段时间内,治疗的疗效不如有基因突变的患者,生存期也不如那些有机会接受靶向治疗的患者,但随着医学的发展,我们找到了免疫治疗这个新方法,使得这部分患者的治疗“后来者居上”,甚至部分患者的疗效和生存时间超越了靶向治疗的患者。

04
什么是免疫治疗
免疫治疗主要是通过调动机体免疫系统,增强免疫能力来恢复机体正常的抗肿瘤免疫反应,识别机体突变的有害细胞,进行有效的消灭,从而达到控制与清除肿瘤的治疗方法。
每个人都自带有一套完整高效的免疫检测系统,这套系统就好比我们人体的巡逻队,会随时监控着体内的细胞,一旦发现外来入侵的细胞,比如细菌、病毒、或者是自身突变、死亡的细胞等,就会立即启动免疫清除的行动,来保证我们体内细胞的正常有序,维持人体正常的生理功能。
如果有的人免疫系统出现了故障,就不能胜任识别、清除功能,细菌、病毒就会不断繁殖,危害人体,或者肿瘤细胞就会疯狂生长,形成肿瘤,这是人体自身出现了问题;还有一种情况,就是有的肿瘤细胞非常狡猾,为了在人的体内能够生存下来,细胞自己就带有一种特殊的结构,或者说进行了一些伪装,这样就可以逃避免疫系统的监控,不被免疫系统识破,也就无法被清除;或者肿瘤细胞本身会分泌一些特殊的物质,能抑制和抵抗人体对肿瘤细胞的杀伤。所以,肿瘤的发生与否以及转归如何都是取决于这两方面的总体作用。
05
免疫治疗是怎么发挥疗效的呢?
免疫治疗就是通过药物调节免疫系统,更好地发挥正常功能,从而达到抗肿瘤作用。
原理是人体里面有大量的免疫细胞,比如T淋巴细胞,它相当于人体内的“警察”,如果被免疫细胞识别到它是一个异常的细胞的话,会主动的把这些细胞清除掉。但是肿瘤细胞它非常狡猾,知道T淋巴细胞上面,有一个叫做PD1的蛋白,所以肿瘤细胞,它也会生成一个叫PD-L1的蛋白。PD-L1可以和正常T淋巴细胞上的PD1相结合,结合了之后,机体的T淋巴细胞,就不能识别出这种肿瘤细胞,也就是讲“警察”不能认出这些“坏蛋”了,肿瘤细胞就达到了它免疫逃逸目的作用。肿瘤免疫治疗的药物也叫做免疫检查点的抑制剂,这些药物进入到人体之后,可以把PD1蛋白和PD-L1蛋白的结合分开,这样“警察”——机体的T淋巴细胞,就能够认识到这些肿瘤细胞是敌人,从而通过免疫系统,来把这些肿瘤细胞进行杀灭,这就是肿瘤免疫治疗的基本原理。

06
免疫治疗和以往的化疗有什么不同?
化疗药物也叫做细胞毒药物,化疗可以是通过化学药物对肿瘤细胞直接进行杀灭,可以是对肿瘤细胞的DNA直接进行破坏,可以是使得肿瘤细胞的有丝分裂不能继续进行,也可以是对肿瘤细胞合成需要的物质进行限制。这些治疗往往针对性不是很强,很多时候会同时杀伤机体的正常细胞,比如骨髓造血细胞、胃肠道粘膜细胞,或比如破坏毛囊细胞导致脱发,所以相对来说毒性比较大。
免疫治疗则是通过增强自身免疫能力来恢复机体正常的抗肿瘤免疫反应,识别机体突变的有害细胞,进行有效的消灭,从而达到控制与清除肿瘤的治疗方法,相对毒性发生率低,毒性程度轻。但是也有它比较独特的一些不良反应。主要是由于自身的免疫平衡改变以后产生的一些免疫紊乱,造成自身免疫性的炎症。比如:免疫性甲状腺炎、免疫性肺炎、免疫性心肌炎、免疫性肠炎、免疫性肝炎、免疫性肾炎等,也有极少数患者会出现免疫炎性因子风暴而危及生命。所以,免疫治疗一定要有经验的专业医生使用才能保证安全。

07
对于肿瘤患者,采取治疗方法要怎么确定?
以原发性非小细胞肺癌为例,除了一般病理诊断区分鳞癌和非鳞癌以外,必须还要做基因检测,有敏感基因突变的病人,应当首选靶向治疗。靶向治疗,顾名思义,那是非常精准的针对特定靶点的治疗,对大部分病人有效果,而且绝大部分靶向药物都是口服的,不需要住院,使用方便,不良反应相对比较小。对于没有敏感基因突变的病人,还需要检测PD-L1表达情况、TMB状况等来帮助选择免疫治疗,可以是单药或者联合化疗,通过基因检测可以预测免疫治疗的疗效,也可以避免免疫风暴的发生。
声明:本站所有文章资源内容,如无特殊说明或标注,均为采集网络资源。如若本站内容侵犯了原著者的合法权益,可联系本站删除。