基因编辑诱导多功能干细胞分化成多种免疫细胞
诱导多功能干细胞(iPSC)是通过对外周分化的功能性细胞加入重编程因子,例如OCT3/4、SOX2、KLF4、MYC、NANOG及LIN28,逆向诱导出来的多功能干细胞。iPSC拥有自体增殖能力和被诱导分化成各种功能细胞的能力,自2006年被首次报道以来,在基因编辑技术的加持下,iPSC已被发展为各种基因修饰的单克隆种子细胞株,可定向分化成各种抗肿瘤的免疫细胞。这种全新的细胞来源可以克服原代细胞基因编辑效率不高及细胞制备工艺不稳定的缺点。随着人类对免疫细胞分化发育过程的深入了解,基因编辑技术的不断优化突破及iPSC分化的免疫细胞的免疫原性被逐渐控制,相信在不远的将来,iPSC来源的免疫细胞会越来越成熟,直到应用于临床。以下列举了iPSC分化的四种免疫细胞,以及基因编辑技术在其中的应用策略。
一、iPSC分化的T淋巴细胞(iT,以及iCART)
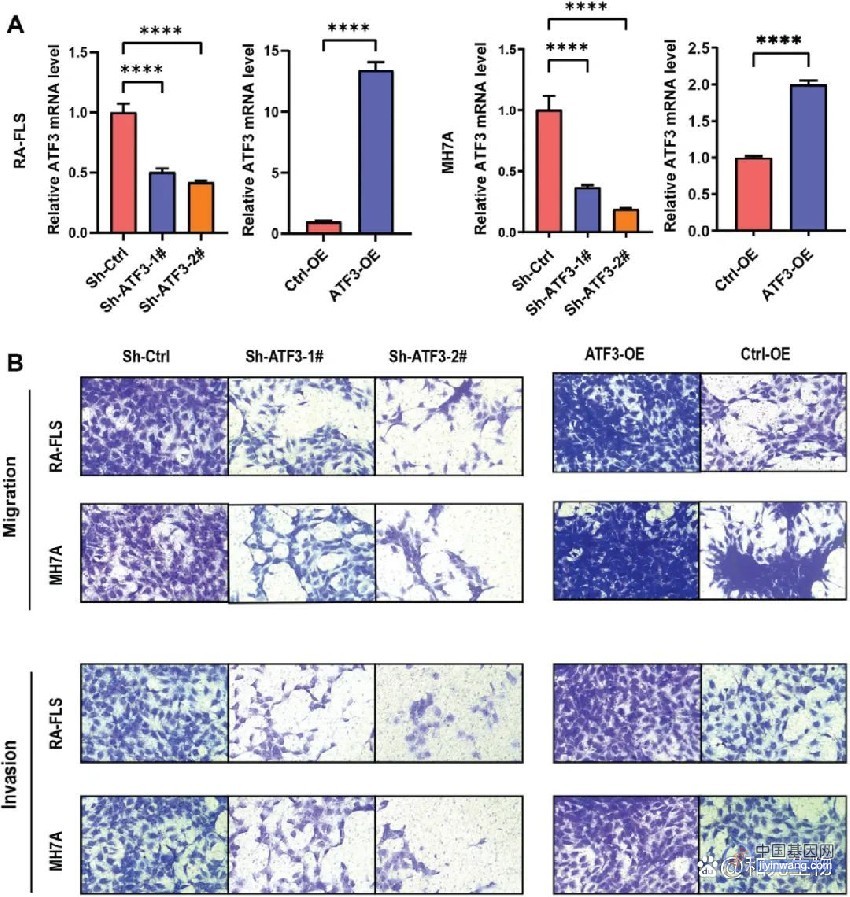
iPSC分化成CD34+的造血干细胞后,通过添加IL7、Flt3L、SCF、DLL1/DLL4的培养体系,可分化成iT淋巴细胞,这样得到的iT通常会展现出一些奇怪的TCR表型,类似于先天免疫细胞或者γδTCR类型,例如CD4-CD8αβ-和CD8αα+型。为了得到常见的CD8αβ+型T淋巴细胞,可以在iPSC细胞上转导入特定的TCR基因,然后再分化成iT淋巴细胞。随着CRISPR/Cas9基因编辑技术的应用,在iPSC内敲入基因变得效率很高。然而,由于iPSC分化时候本身TCRα的存在,会发生错配和附加组装情况,造成T细胞内源抗原特异性受损,从而影响了T细胞的功能。
通过转入CAR分子到iPSC细胞中,再分化成iCART可以克服这一问题。CART通过CAR而不是TCR来识别肿瘤细胞靶点,从而诱发抗肿瘤效应。据文献报道,把CAR转入iPSC或者直接转导入iT制备出iCART,有和原代CARγδT相似的疗效。此外,为了提高iCART在人体免疫系统下的续存时间,成为通用型免疫细胞,通常还会使用基因编辑技术:敲除β2M以避免宿主CD8T细胞攻击,敲除CIITA以避免宿主CD4T细胞攻击,敲除PVR和敲入HLA-E以避免宿主NK细胞攻击。
二、iPSC分化的NK淋巴细胞(iNK,以及iCARNK)
iPSC分化成CD34+的造血干细胞后,通过添加IL3、IL7、IL15、Flt3L、SCF的培养体系,可以分化成自然杀伤NK细胞。iNK非常适合与抗体联用,在iPSC阶段敲入CD16α基因,得到的iNK增强了ADCC功能。此外,iCARNK成为强大的同源异体抗肿瘤细胞治疗手段。在iPSC阶段敲入NK特异的CAR分子基因,可以源源不断制备出识别特定肿瘤靶点的iCARNK。由于NK细胞具有可以异体使用的天然优势,但同时有增殖能力弱的缺陷,iPSC来源的NK细胞解决了来源稳定性的问题。同时在iPSC上做CAR的基因编辑也更有利于制备出高转导效率的iPSC-CARNKT,来自美国的临床研究倾向于在iPSC上用CRISPR/Cas9敲入CAR基因,而来自日本的临床研究更倾向于用病毒载体的方式转导iPSC CAR基因。
三、iPSC分化的巨噬淋巴细胞(iMacrophage)
iPSC分化成CD34+的造血干细胞后,通过添加M-CSF、GM-CSF、IFN-γ(M1型)、IL4(M2型)的培养体系,可以分化成iMacrophage。由于外周血来源的巨噬细胞几乎没有增殖能力,所以制备来源有限。在iPSC转入cMYC、MDM2、BMI1和EZH2基因后,可以分化成iPSC-pML细胞,此后可以发育为iPSC-Macrophage。由于这个过程引入了致癌基因,因此iMacrophage目前还不能在临床试验中使用。M1型巨噬细胞具有很好的实体肿瘤浸润能力,而且能够抑制肿瘤细胞。当前已经有企业布局iPS-CAR-Mac这一崭新的领域。
四、iPSC分化的树突状细胞(iDC)
iPSC分化成CD34+的造血干细胞后,通过添加GM-CSF、IL4、TNF-α、OK432的培养体系,可以分化成树突状淋巴细胞(iDC)。从外周血CD14+单核细胞制备DC并不困难,但是后续需要通过多肽识别或者RNA疫苗方式递呈抗原,iDC可以直接在iPSC上基因编辑入特定抗原基因,从而大大缩短DC孵育递呈T细胞的时间。使得DC-CTL治疗性疫苗的临床应用更有实际操作性。
五、小结
细胞治疗技术蓬勃发展,已经有细胞药物问世并造福肿瘤患者。然而自体免疫细胞制备的局限性束缚了细胞药物市场推广。通用型细胞药物研发需要解决两大问题来保证细胞在患者体内的续存:细胞药物对患者的免疫细胞攻击(GVHD)以及患者免疫系统对外来细胞药物的排斥(HVGR)。iPSC诱导转化成T/NK/MAC/DC均已在早期研发中实现,基因编辑技术在iPSC上的成功使用,使得克服GVHD和HVGR成为可能。然而基因敲入和敲除会造成特定基因的变化,从而带来基因稳定的不确定性,特别是HLA基因存在的重要性,值得慎重考虑抉择。
总之,iPSC和基因编辑技术的结合,为制备iPSC来源的免疫细胞药物提供了无限可能,干细胞药物市场的前景十分光明。
《医学参考报》干细胞与再生医学专刊
由同济大学附属东方医院承办
感谢大家的支持!
声明:本站所有文章资源内容,如无特殊说明或标注,均为采集网络资源。如若本站内容侵犯了原著者的合法权益,可联系本站删除。